Fasciopatía Plantar Crónica Tratada con PRP Ecoguiado: Caso Clínico Real en Bilbao
Caso real: paciente con dolor de talón de larga evolución que no respondía a tratamientos convencionales. Por qué se indicó plasma rico en plaquetas (PRP) ecoguiado en CPH Bilbao.
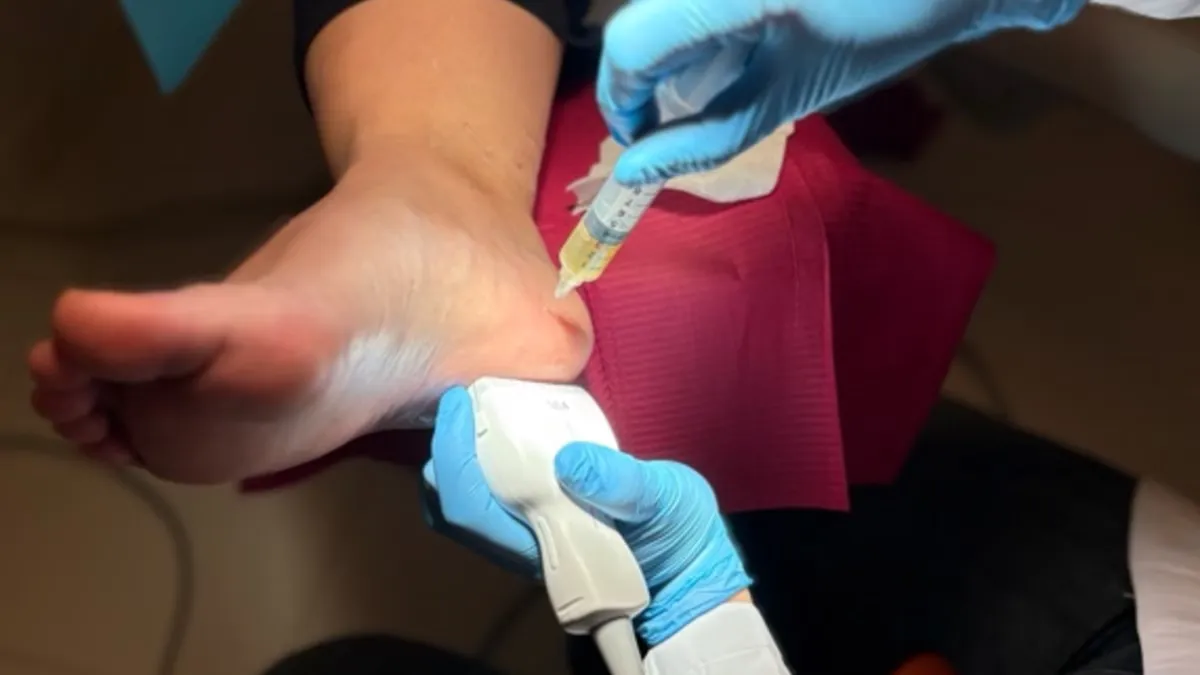
Caso clinico real tratado personalmente por Dra. Gisela Gómez López en Centro Podológico Henao, Bilbao.
Cuando una fasciopatía plantar deja de responder a los tratamientos convencionales, no significa que tu pie esté “condenado” a doler para siempre. Significa que el problema ha cambiado de naturaleza, y que el tratamiento también tiene que cambiar.
Este es el caso de una paciente que llegó a Centro Podológico Henao tras meses de dolor de talón que no se le pasaba con nada. La llamaremos Lucía (nombre ficticio para proteger su identidad). Lo que vas a leer a continuación es el razonamiento clínico real que aplicamos en su caso, por qué decidimos escalar a una infiltración de plasma rico en plaquetas (PRP) ecoguiado y qué resultados podemos esperar de un tratamiento regenerativo en una fascia ya degenerada.
Caso Clínico Real: Dolor de Talón Crónico que No Respondía al Tratamiento Convencional
Lucía acude a la consulta con un cuadro que reconocemos perfectamente: dolor intenso en el talón, de larga evolución, especialmente intenso en los primeros pasos de la mañana y tras cualquier periodo prolongado de reposo. Un dolor que también aparece, y empeora, durante la carga mantenida del día.
Lo que más le frustra no es solo la intensidad del dolor en momentos puntuales. Es cómo el cuadro le ha ido condicionando la vida poco a poco. Su actividad diaria se ha visto limitada y su práctica deportiva, antes una rutina importante para ella, está prácticamente parada. Llega a consulta con la sensación de haber probado de todo y de no haber visto cambios reales mantenidos en el tiempo.
Este perfil es muy habitual en nuestra consulta de Bilbao. Personas activas, con un dolor de talón que arrancó como algo “soportable” y que, con los meses, se ha cronificado hasta convertirse en una limitación de calidad de vida.
Historia Clínica: Cuando Ya Has Probado de Todo y el Dolor Sigue
Antes de llegar a CPH, Lucía había seguido varios abordajes. Tratamientos farmacológicos, fisioterapia convencional, modificaciones en su actividad e incluso periodos de reposo prolongado (que, dicho sea de paso, suelen ser contraproducentes en una fasciopatía: el tejido necesita carga controlada para regenerarse, no inmovilidad).
A pesar de ello, el dolor persistía. Y ese es precisamente el dato clínico más relevante. Cuando un dolor de talón no remite con los abordajes habituales, lo que está pasando casi siempre es que el cuadro ha dejado de ser una fascitis (es decir, una inflamación) y se ha convertido en una fasciopatía: una degeneración estructural del tejido fascial. Es lo que en la literatura se conoce como fasciosis.
Esta diferencia no es semántica. Es la clave del tratamiento. Porque los antiinflamatorios, las cremas, el hielo y el reposo actúan sobre la inflamación, pero no sobre un tejido degenerado. Si la fascia ya no está inflamada sino dañada en su estructura, hace falta un enfoque distinto, orientado a regenerar.
Si quieres profundizar en por qué la fascitis crónica deja de ser inflamación, tenemos un caso clínico hermano de Lucía donde explicamos el mismo concepto desde el ángulo de la electrólisis percutánea, otra herramienta regenerativa que aplicamos cuando el tejido está degenerado.
Exploración: Por Qué No Toda Fascitis Plantar Es Solo Fascitis
En la exploración clínica encontramos lo que esperábamos: dolor localizado a la palpación en la inserción proximal de la fascia plantar, justo donde se ancla en el calcáneo, con aumento de sensibilidad en la zona medial del talón y limitación funcional clara durante la carga.
Aquí podríamos haber cerrado el diagnóstico y haber recetado el tratamiento estándar. Pero en una fasciopatía de larga evolución, hacerlo así sería un error. Y este es uno de los puntos donde más solemos encontrar diagnósticos incompletos cuando nuestros pacientes nos cuentan lo que les han dicho antes.
Cuando un dolor de talón se ha cronificado, hay que asumir que rara vez es una sola estructura la que duele. Las posibilidades reales en este punto son varias:
- Fasciopatía plantar pura: degeneración del tejido fascial sin más estructuras implicadas.
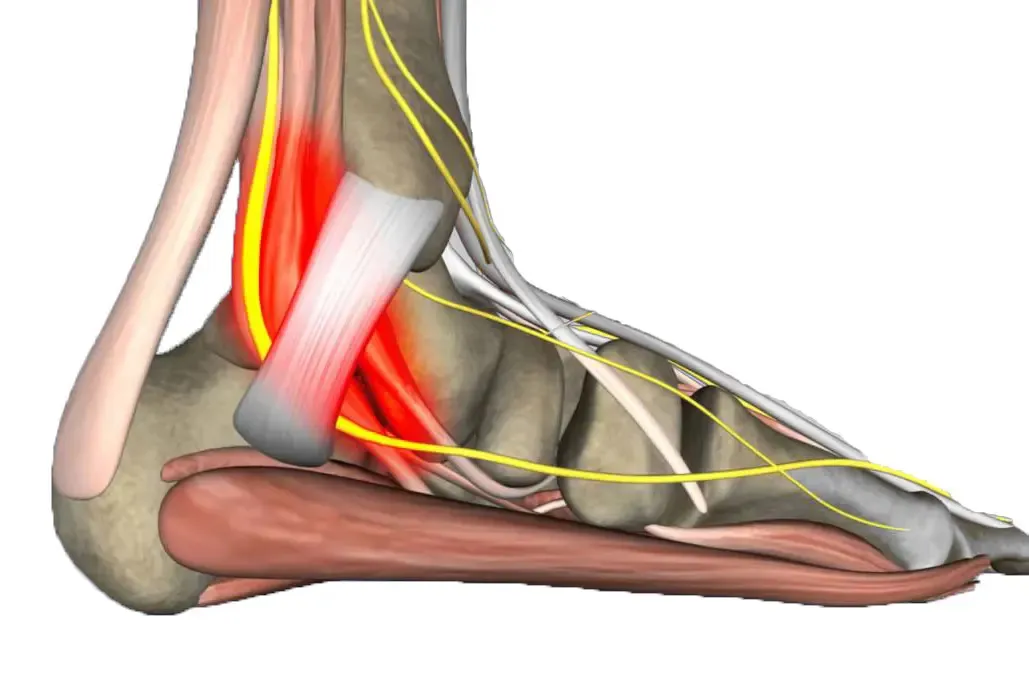
- Atrofia o alteración del fat pad (almohadilla grasa plantar): el tejido adiposo del talón pierde su capacidad amortiguadora, y el calcáneo “impacta” más con cada paso.
- Atrapamiento del nervio de Baxter: una rama nerviosa que pasa cerca de la fascia y que, cuando se irrita, puede dar un dolor muy parecido al de la fasciopatía.
- Combinación de varias de las anteriores, que es lo más frecuente cuando el cuadro lleva tiempo.
En el síntoma “me duele el talón” tienes el mapa completo de cuadros que pueden estar detrás de un dolor en esta zona. Por eso, en pacientes como Lucía, la exploración no se queda en la fascia: hay que valorar el retropié completo (la parte posterior del pie) e ir descartando.
Diagnóstico Ecográfico: Lo Que la Exploración Sola No Puede Ver
La ecografía musculoesquelética es donde el diagnóstico se vuelve preciso. Sin ella, sabríamos que la zona duele, pero no qué tejido está dañado, ni cómo, ni en qué grado.
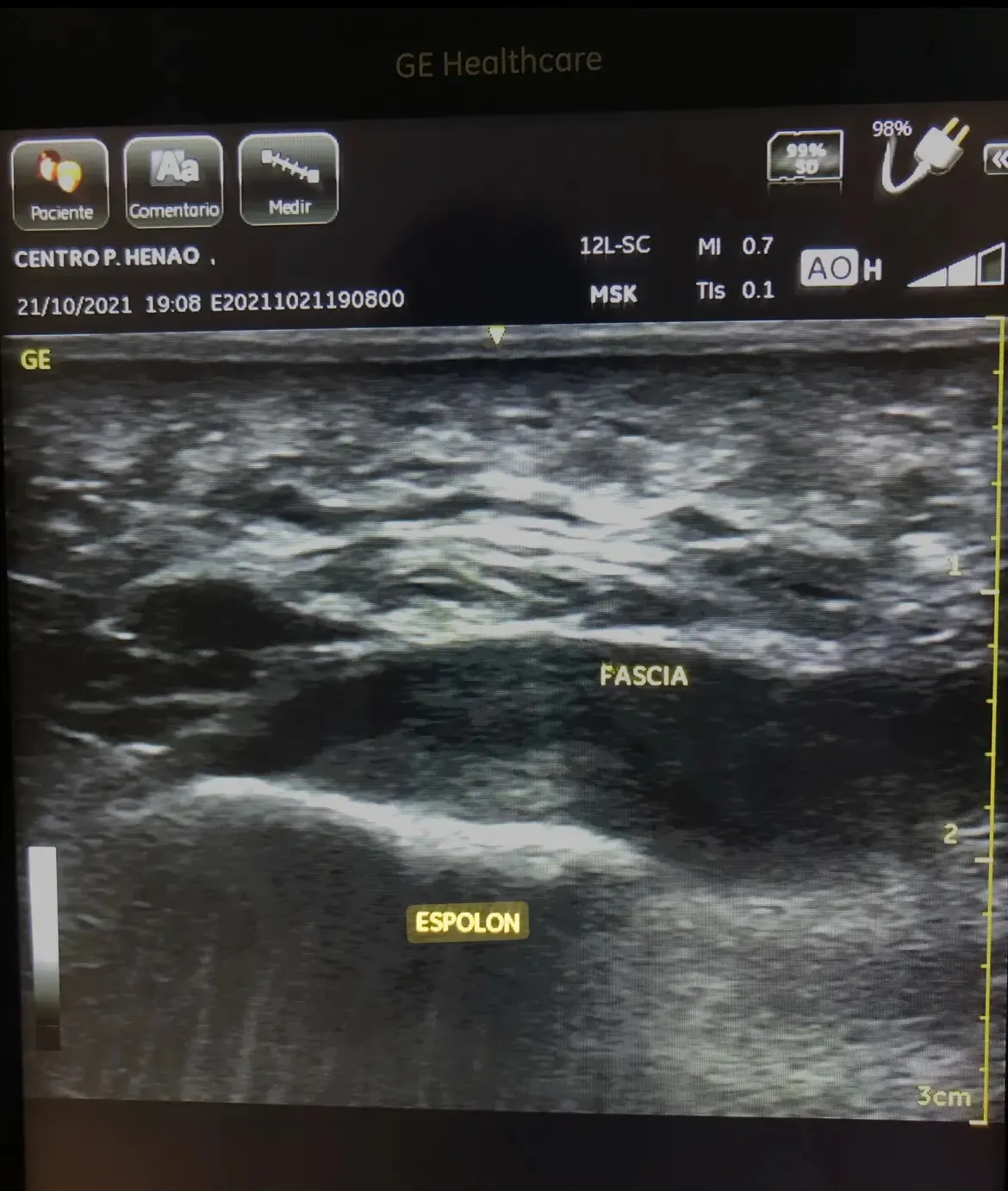
En el caso de Lucía, la imagen ecográfica nos muestra varios hallazgos clave:
- Engrosamiento de la fascia plantar en la inserción calcánea, por encima del rango normal.
- Pérdida de la arquitectura fibrilar normal: el tejido ya no presenta el patrón ordenado de fibras paralelas que tendría una fascia sana.
- Signos compatibles con degeneración: zonas hipoecoicas (más oscuras en la imagen) que indican alteración estructural del tejido.
La ecografía nos confirma lo que la clínica nos sugería: no estamos ante un proceso inflamatorio agudo. Estamos ante una fasciopatía crónica con alteración estructural real del tejido.
Además, la ecografía nos permite valorar el estado del fat pad y descartar signos indirectos de afectación nerviosa. En el caso de Lucía, la fascia es claramente la protagonista, aunque el componente mecánico también está presente y hay que abordarlo en paralelo.
Este punto es decisivo para lo que viene después. Confirmar que el problema es estructural y no inflamatorio es lo que nos permite plantear, con criterio, un tratamiento orientado a regenerar el tejido y no únicamente a “calmar” un dolor.
Razonamiento Clínico: Por Qué se Indicó PRP en Este Caso
Llegados a este punto, el enfoque cambia. El objetivo deja de ser solamente reducir el dolor y pasa a ser doble: actuar sobre la calidad del tejido y, al mismo tiempo, corregir los factores mecánicos que han favorecido que la fascia se degenerase.
Por eso planteamos un abordaje progresivo y por fases:
- Control inicial del dolor y la sobrecarga. Modulación de la actividad, pautas de carga, trabajo manual sobre la cadena posterior y, cuando procede, optimización del calzado.
- Optimización biomecánica. Aquí entra el estudio biomecánico de la pisada: si la fascia está sufriendo más de la cuenta, hay que entender por qué. En muchos casos hace falta una plantilla personalizada para descargar la fascia y permitir que el tejido se recupere sin volver a estresarse en cada paso.
- Estímulo regenerativo del tejido. Esta es la fase donde encajamos el PRP, una vez que las dos primeras han preparado el terreno.
Con el tratamiento inicial Lucía consigue una reducción significativa del dolor en su día a día. Esto es buena señal: confirma que el enfoque mecánico y de carga era acertado. Pero la imagen ecográfica de control sigue mostrando una fascia con alteración estructural. El dolor mejora, pero el tejido no se está regenerando por sí solo. Necesita un estímulo biológico adicional.
Esa es exactamente la indicación clínica del PRP en una fasciopatía: tejido degenerado que ha dejado de progresar pese a un buen tratamiento conservador y biomecánico.
Es un razonamiento muy distinto al de “vamos a probar PRP a ver si funciona”. El PRP no es un cajón desastre. Se indica cuando hay un tejido diana claro, un objetivo regenerativo concreto y una imagen ecográfica que justifica el procedimiento.
El Procedimiento: Infiltración de PRP Ecoguiada Paso a Paso
El PRP es un concentrado autólogo: se obtiene a partir de la sangre de la propia paciente, mediante una pequeña extracción y una posterior centrifugación. El proceso separa los componentes de la sangre y nos permite obtener la fracción rica en plaquetas, que es la que contiene los factores de crecimiento responsables de los procesos de reparación tisular.

En la imagen puedes ver el aspecto del tubo tras la centrifugación: la fracción amarilla superior es el plasma con las plaquetas concentradas, y es exactamente lo que vamos a infiltrar. La parte oscura inferior es la serie roja, que se descarta.
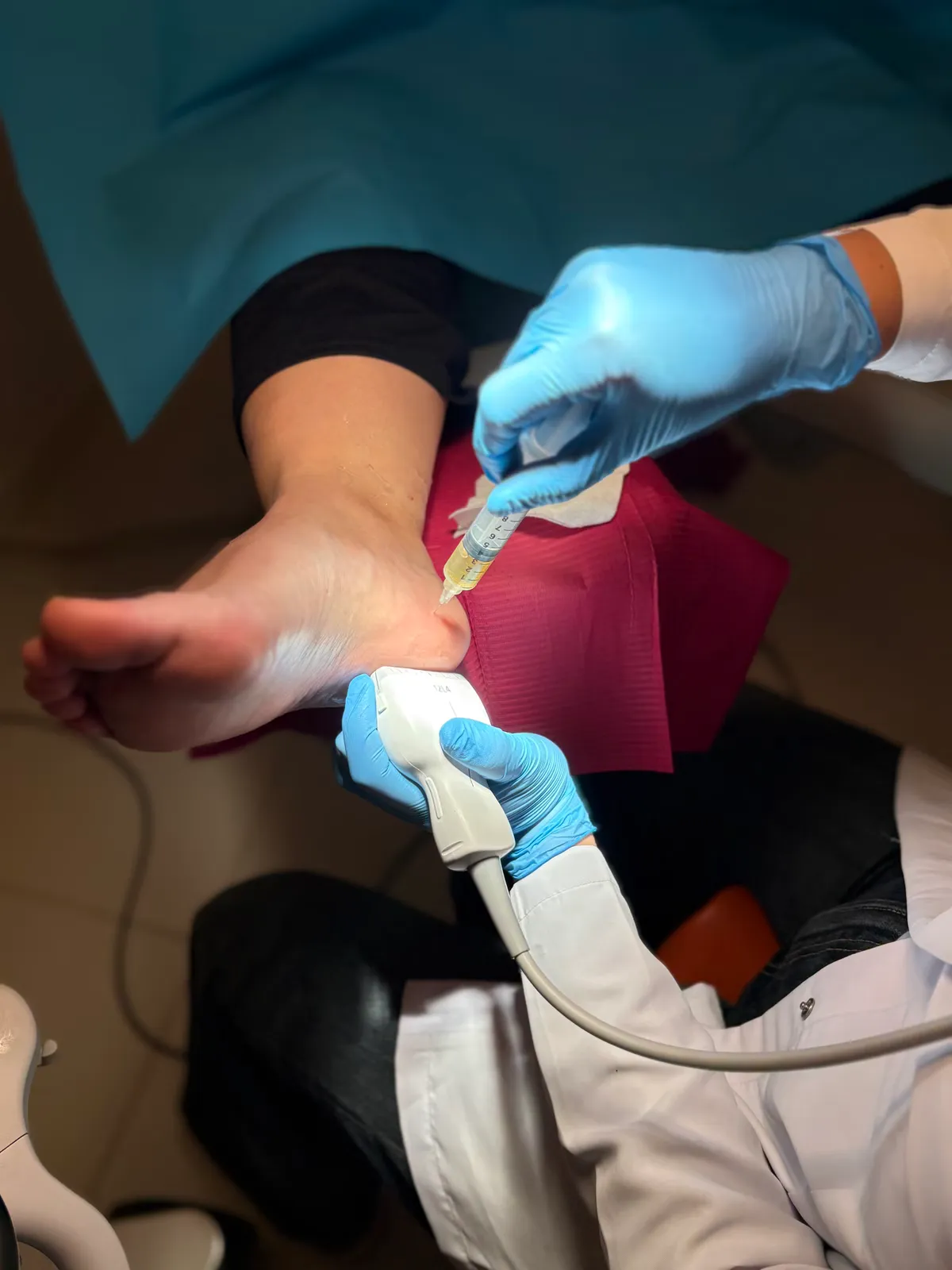
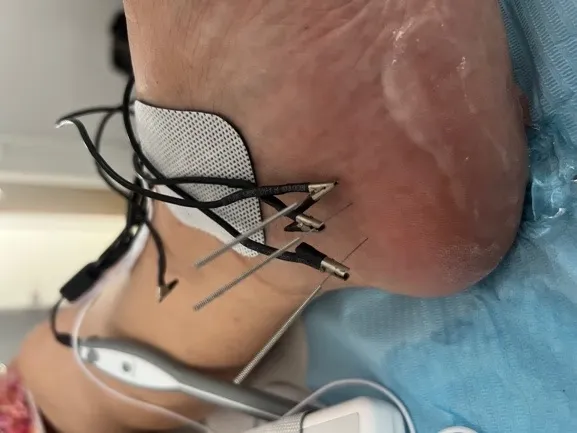
Una vez preparado el PRP, pasamos a la infiltración ecoguiada. Este paso es el que marca la diferencia respecto a una infiltración “a ciegas”:
- Colocamos la sonda ecográfica sobre la zona medial del talón, identificando la fascia plantar y la zona concreta de la fascia donde hemos visto la degeneración.
- Introducimos la aguja siguiendo en tiempo real el plano ecográfico, lo que nos permite ver dónde está la punta de la aguja en cada momento.
- Depositamos el PRP exactamente en el tejido diana, repartido en la zona afectada.
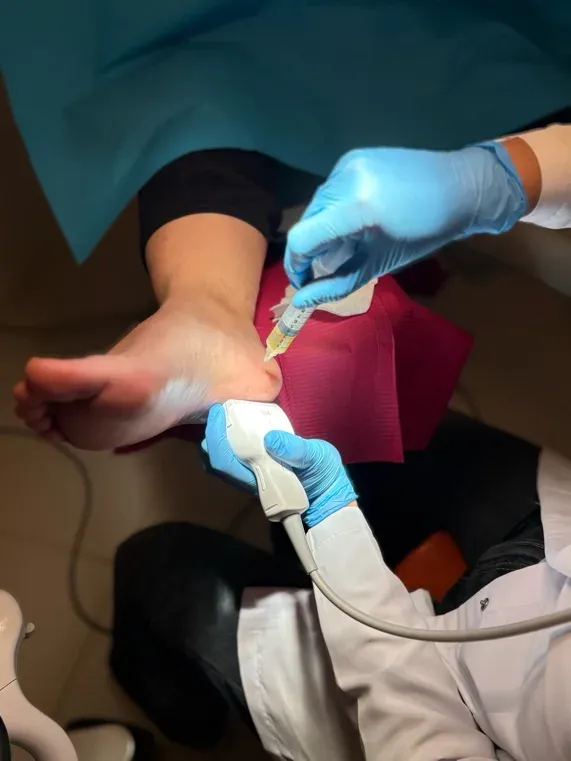
La guía ecográfica aporta dos cosas que no son negociables en un procedimiento como este: precisión y seguridad. Precisión, porque nos asegura que el PRP llega al lugar correcto. Seguridad, porque nos permite ver y evitar estructuras vecinas (vasos, nervios) durante el trayecto de la aguja.
Es un procedimiento ambulatorio, bien tolerado, que se realiza en consulta y que no requiere ingreso ni reposo prolongado. Tras la infiltración, Lucía sale caminando del centro con pautas concretas para las siguientes 48-72 horas.
Evolución y Pronóstico Tras la Infiltración de PRP
Aquí hay que gestionar bien las expectativas, porque el PRP no es un analgésico que actúa en horas. Es un tratamiento biológico, y la biología necesita tiempo.
En los primeros días tras la infiltración, es relativamente frecuente notar una leve molestia o un aumento de sensibilidad en la zona. No es un mal síntoma: forma parte del propio proceso biológico de activación tisular. La zona “se entera” de que ahí ha llegado un estímulo regenerativo y los procesos de reparación se ponen en marcha.
A partir de ahí, la evolución suele ser progresiva y por fases:
- Primeras 2-3 semanas: estabilización de la zona, descenso de la sensibilidad inicial. Puede no notarse mejoría clara del dolor de fondo todavía.
- Semanas 4 a 6: empieza a notarse una mejoría real del dolor cotidiano, sobre todo en los primeros pasos de la mañana, que es uno de los signos más característicos del cuadro.
- Hacia los 3 meses: la mejoría se vuelve más estable y permite ir reincorporando la actividad deportiva de forma progresiva.
No todos los pacientes evolucionan al mismo ritmo. La velocidad depende de tres variables principales: el grado de degeneración inicial de la fascia, las exigencias mecánicas del paciente (tipo de actividad, peso, calzado) y el cumplimiento del plan de carga progresiva que damos en consulta.
En algunos casos, una sola infiltración es suficiente. En otros, se programa una segunda sesión a las 4-6 semanas para reforzar el estímulo regenerativo. La decisión la tomamos en función de la respuesta clínica y, sobre todo, de cómo va evolucionando el tejido en los controles ecográficos posteriores.
El objetivo final no es solo aliviar el dolor a corto plazo, sino conseguir una mejoría estable y sostenida. Estamos actuando directamente sobre la estructura del tejido, y eso es lo que permite reducir la probabilidad de recaídas a medio plazo.
El Abordaje Global: Por Qué el PRP No Funciona Solo
Este punto es importante y queremos dejarlo claro, porque a veces el PRP se vende como una bala mágica, y no lo es.
En patologías crónicas como esta, el éxito del tratamiento no depende de una única intervención. Se trata de un problema multifactorial:
- Por un lado, hay una alteración estructural del tejido fascial que necesita un estímulo biológico para regenerarse. Aquí entran herramientas como el PRP o la electrólisis percutánea, que es otra opción regenerativa que valoramos especialmente cuando la imagen ecográfica orienta más hacia un patrón fibrótico que a una degeneración pura.
- Por otro lado, hay un componente mecánico (pisada, calzado, tipo de actividad, sobrecargas repetidas) que ha favorecido la aparición de la lesión y que, si no se corrige, hará probable la recaída.
Por eso, el plan de Lucía no es “infiltrarle PRP y a otra cosa”. Es un plan integrado donde el PRP es una pieza, importante, pero no la única. La precisión del diagnóstico ecográfico, la corrección biomecánica, la pauta de carga progresiva y, llegado el caso, una segunda infiltración de refuerzo, son piezas igualmente necesarias.
Esta combinación, bien indicada y bien ejecutada, es la que cambia el pronóstico real en pacientes que llevaban tiempo arrastrando un dolor de talón sin solución.
¿Y Si Tu Dolor de Talón Tampoco Mejora? Cuándo Plantear PRP
Si te identificas con el cuadro de Lucía, hay tres ideas que vale la pena que te lleves de este caso:
- Que un dolor de talón persista no significa que sea “incurable”. Significa que el cuadro probablemente ha cambiado de naturaleza (de fascitis aguda a fasciopatía crónica) y que el tratamiento debe cambiar con él.
- Sin ecografía es muy difícil tomar decisiones precisas. Saber qué tejido está dañado, en qué grado y si hay otras estructuras implicadas (fat pad, nervio de Baxter) cambia completamente el plan terapéutico. Y esto es algo que también explicamos en otro caso clínico, donde la radiografía señalaba un espolón calcáneo que en realidad no era el origen del dolor.
- El PRP es una herramienta potente cuando hay tejido diana claro y un plan global detrás. No es una solución universal, no funciona en todos los cuadros y no sustituye la corrección biomecánica. Pero en una fasciopatía crónica bien diagnosticada, es uno de los recursos regenerativos con mejor relación riesgo-beneficio que tenemos en la consulta hoy.
En CPH llevamos años aplicando PRP ecoguiado y tenemos la valoración previa con ecografía musculoesquelética integrada en consulta. Si tu fasciopatía no está mejorando con lo que has hecho hasta ahora, lo primero que necesitas no es probar otra cosa al azar: es un diagnóstico fino que te diga qué tienes exactamente y por qué no estás respondiendo. A partir de ahí, podremos plantearte si el PRP tiene sentido en tu caso concreto, o si tu evolución pide otra herramienta.
La fasciopatía plantar crónica no debe abordarse como una patología exclusivamente inflamatoria, ni simplificarse a una única estructura. Cuando se hace una valoración completa y se combina el control mecánico con la estimulación biológica del tejido, no solo se mejora el dolor: se cambia la trayectoria del proceso. Y eso es lo que merece la pena.
Servicios Aplicados
Plasma Rico en Plaquetas (PRP)
Tratamiento regenerativo con plasma rico en plaquetas: factores de crecimiento del propio paciente aplicados bajo control ecográfico para tendinopatías, fasciopatías y artrosis del pie y tobillo.

Infiltraciones Ecoguiadas
Infiltraciones ecoguiadas de precisión: corticoides, PRP, ácido hialurónico y biorreguladores para el tratamiento del dolor y la regeneración tisular.
Ecografía del Pie
Diagnóstico por ecografía del pie y tobillo sin dolor ni radiación, con resultados inmediatos en consulta.
Electrólisis Percutánea
Electrólisis percutánea ecoguiada para tendinopatías y lesiones musculoesqueléticas crónicas.

Estudio Biomecánico
Análisis avanzado de tu pisada para detectar alteraciones y diseñar plantillas a medida.
Síntomas Relacionados
¿Te ha resultado útil este artículo?
Este contenido ha sido elaborado y revisado por profesionales sanitarios colegiados del Centro Podológico Henao. No sustituye una consulta médica personalizada. Última revisión: 6 may 2026.

Escrito y revisado clínicamente por
Dra. Gisela Gómez López
Podóloga Colegiada N 334 · Fundadora y Directora
Podóloga colegiada N 334. Fundadora de Centro Podológico Henao. Más de 15 años de experiencia. Especialista en cirugía podológica, biomecánica y técnicas ecoguiadas. Formadora certificada en terapia láser.
- Master en Intervencionismo Ecoguiado de Tobillo y Pie — Pragma (2024-2025)
- Master Invasiva — Easy (2025-2026)