- Servicios de Podología en Bilbao
- Cirugía Láser Podológica
- Cirugía Mínimamente Invasiva
- Cirugía Ungueal
- Ecografía en Podología
- Electrólisis Percutánea Musculoesquelética (EPI)
- Estudio Biomecánico de la Pisada
- INDIBA en Podología
- Neuroma de Morton
- Neuromodulación en Podología
- Ondas de Choque
- Plantillas Podológicas Personalizadas
- Podología Infantil
- Presoterapia en Podología
- Terapia Láser en Podología
- ¿Qué te pasa en los pies?
- Sobre CPH
Caso Clínico: Me Pican los Pies Constantemente y la Piel Está Agrietada” – La Historia de Miguel
¿Llevas meses con picor intenso en los pies que empeora por las noches? ¿Has probado múltiples cremas sin resultado?
Si el picor, las grietas y la descamación no desaparecen, este caso clínico te ayudará a entender por qué los tratamientos superficiales no funcionan. En Centro Podológico Henao diagnosticamos correctamente las dermatomicosis plantares y tratamos la raíz del problema de forma integral. Solicita tu evaluación especializada aquí.
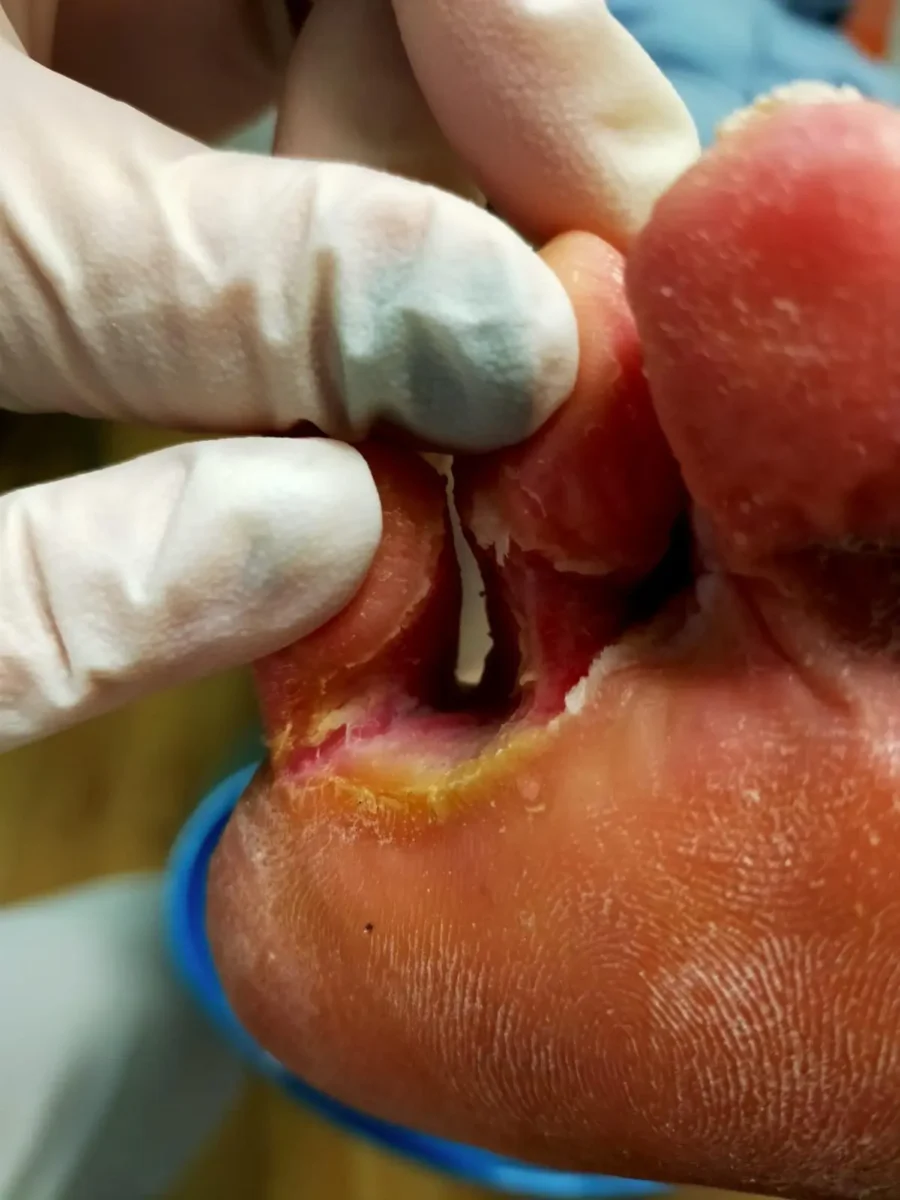
El Calvario de Miguel: Cuando los Hongos en los Pies se Convierten en Tortura Nocturna
Miguel, un operario de mantenimiento industrial de 45 años, llevaba más de ocho meses conviviendo con un problema que había pasado de ser una simple molestia a convertirse en una auténtica pesadilla nocturna. Lo que comenzó como un ligero picor entre los dedos de los pies se había transformado en un cuadro de picor intenso, ardor constante y piel agrietada que le impedía descansar por las noches.
Su jornada laboral de más de diez horas diarias con botas de seguridad cerradas había creado el entorno perfecto para que el problema se agravara progresivamente. Miguel había probado todo lo que encontró en la farmacia: cremas hidratantes ultra-nutritivas, polvos de talco, sprays refrescantes… incluso había cambiado varias veces de calcetines. Nada funcionaba. De hecho, las cremas muy humectantes que aplicaba generosamente cada noche parecían empeorar la situación.
“Ya no sabía qué hacer. El picor era tan intenso por las noches que me despertaba rascándome hasta hacerme daño”, confesaría más tarde Miguel durante una de sus revisiones. La frustración era evidente: había consultado en dos ocasiones diferentes, recibiendo diagnósticos vagos y tratamientos genéricos que solo proporcionaban alivio temporal de uno o dos días.
Lo que Miguel desconocía es que no estaba luchando contra una simple sequedad de piel, sino contra una infección fúngica profunda que requería un enfoque completamente diferente al que había estado siguiendo.
Los Síntomas de los Hongos en los Pies que No Engañan
Cuando Miguel llegó a nuestra consulta en Centro Podológico Henao, presentaba un cuadro clínico muy característico que inmediatamente nos alertó sobre la naturaleza real de su problema:
- Picor intenso nocturno: El prurito se agravaba significativamente al quitarse las botas y durante la noche, cuando la temperatura corporal aumenta y el hongo está más activo.
- Descamación irregular en la planta del pie: Grandes placas de piel muerta que se desprendían constantemente, especialmente en la zona del arco plantar y talón.
- Fisuras interdigitales dolorosas: Grietas profundas entre los dedos, particularmente entre el cuarto y quinto dedo, que causaban dolor al caminar y sangrado ocasional.
- Enrojecimiento difuso: Áreas de eritema que se extendían desde los espacios interdigitales hacia el dorso del pie.
- Sensación de ardor constante: Miguel describía una quemazón persistente que empeoraba con el calor y la humedad acumulada en el calzado.
- Piel engrosada y áspera al tacto: Hiperqueratosis marcada en determinadas zonas, con aspecto escamoso y textura irregular.
- Olor característico: Presencia de mal olor en los pies al final del día, resultado de la combinación entre sudoración excesiva y proliferación fúngica.
- Impacto emocional y social: Miguel evitaba situaciones donde debiera descalzarse (piscina, playa, visitas a casas ajenas) por vergüenza del aspecto y olor de sus pies.
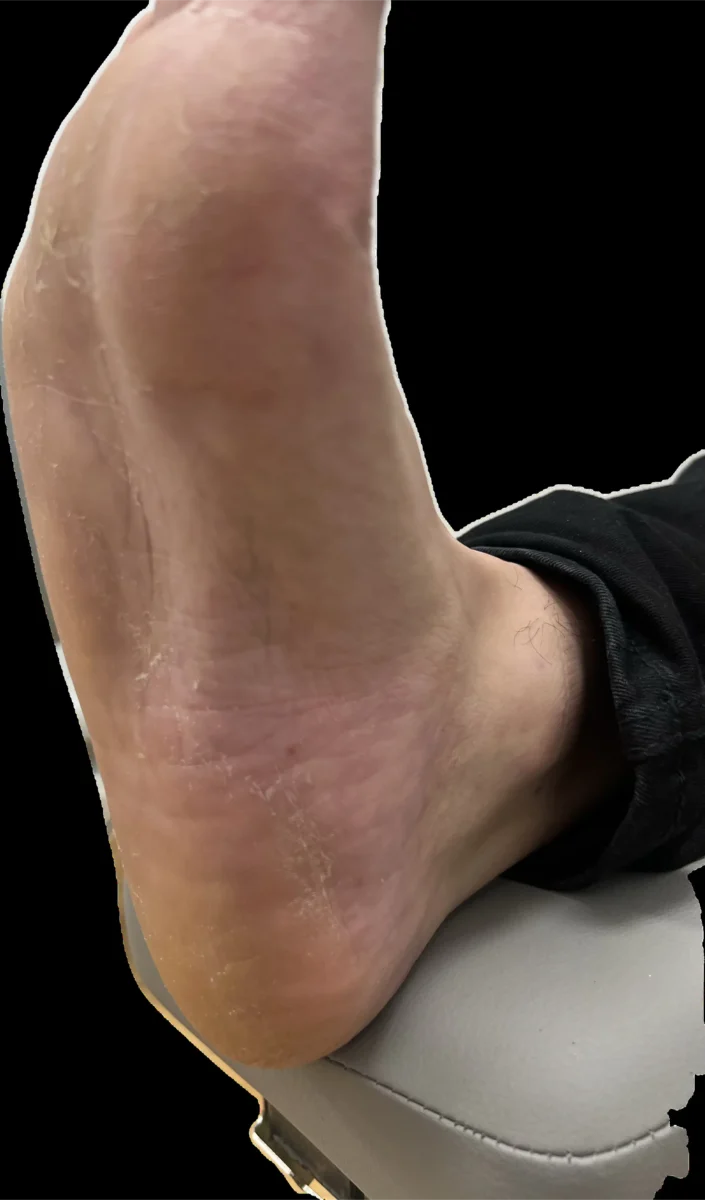
La Exploración: Confirmando las Sospechas
Durante la exploración física detallada, pudimos observar un cuadro clásico de dermatomicosis plantar con afectación tanto en planta como en espacios interdigitales. La piel presentaba un aspecto claramente patológico que iba mucho más allá de una simple sequedad o dermatitis irritativa.
Al inspeccionar cuidadosamente ambos pies, identificamos que el pie derecho estaba más afectado que el izquierdo, probablemente porque Miguel es diestro y tiende a apoyar con más intensidad ese pie durante sus actividades laborales, generando mayor fricción y presión en el calzado. La zona interdigital mostraba maceración importante con tejido blanquecino y frágil.
Un hallazgo clave fue la presencia de hiperhidrosis plantar marcada: al tocar la piel de la planta, esta estaba constantemente húmeda, incluso después de haber limpiado y secado el pie. Esta sudoración excesiva estaba actuando como un potente aliado del hongo, manteniendo el ambiente cálido y húmedo que necesita para proliferar.
Hallazgos en la exploración:
- Piel engrosada con hiperqueratosis en planta bilateral, más pronunciada en talón y arco plantar
- Descamación laminar irregular con placas de piel en diferentes estados de desprendimiento
- Múltiples puntitos rojos (pequeñas pápulas eritematosas) dispersos por la planta
- Fisuras interdigitales profundas en tercero-cuarto y cuarto-quinto espacios de ambos pies
- Eritema difuso que se extendía desde espacios interdigitales hacia zona plantar medial
- Prurito evidenciado por excoriaciones (lesiones por rascado) en varias zonas
- Hiperhidrosis plantar bilateral severa con humedad constante
- Onicomicosis incipiente en uñas del primer y quinto dedo de pie derecho
El Diagnóstico: Confirmando los Hongos en los Pies
Aunque la presentación clínica era altamente sugestiva de dermatomicosis plantar, en nuestro protocolo de trabajo nunca asumimos diagnósticos sin confirmación. La experiencia nos ha enseñado que otras patologías como la psoriasis plantar, el eczema dishidrótico o la dermatitis de contacto pueden presentar síntomas similares, y cada una requiere un abordaje terapéutico completamente diferente.
Para confirmar el diagnóstico, realizamos una prueba con hidróxido de potasio (KOH). Este procedimiento consiste en tomar una muestra de las escamas de piel afectada y tratarla con KOH, una sustancia que disuelve las células de la piel pero no las estructuras fúngicas. Enviamos la muestra a nuestro centro de referencia para análisis microscópico, donde se pudieron visualizar claramente hifas fúngicas ramificadas, las estructuras características de los hongos dermatofitos.
El resultado fue concluyente: dermatomicosis plantar por dermatofito, con probable componente de Trichophyton rubrum, el hongo más común en este tipo de infecciones. Este microorganismo tiene una especial afinidad por la queratina de la piel, uñas y cabello, y puede permanecer latente durante años si no se trata adecuadamente.
Además, identificamos la hiperhidrosis plantar como un factor perpetuante crítico. No se trataba solo de un síntoma, sino de una condición independiente que estaba creando el ambiente perfecto para que la infección fúngica prosperara y recurriera tras cualquier tratamiento superficial.
El diagnóstico diferencial nos permitió descartar otras posibilidades como eccema dishidrótico (que presenta vesículas características que Miguel no tenía), psoriasis plantar (sin placas bien delimitadas con descamación plateada), y dermatitis de contacto alérgica (sin exposición clara a alérgenos específicos y sin mejora con evitación).
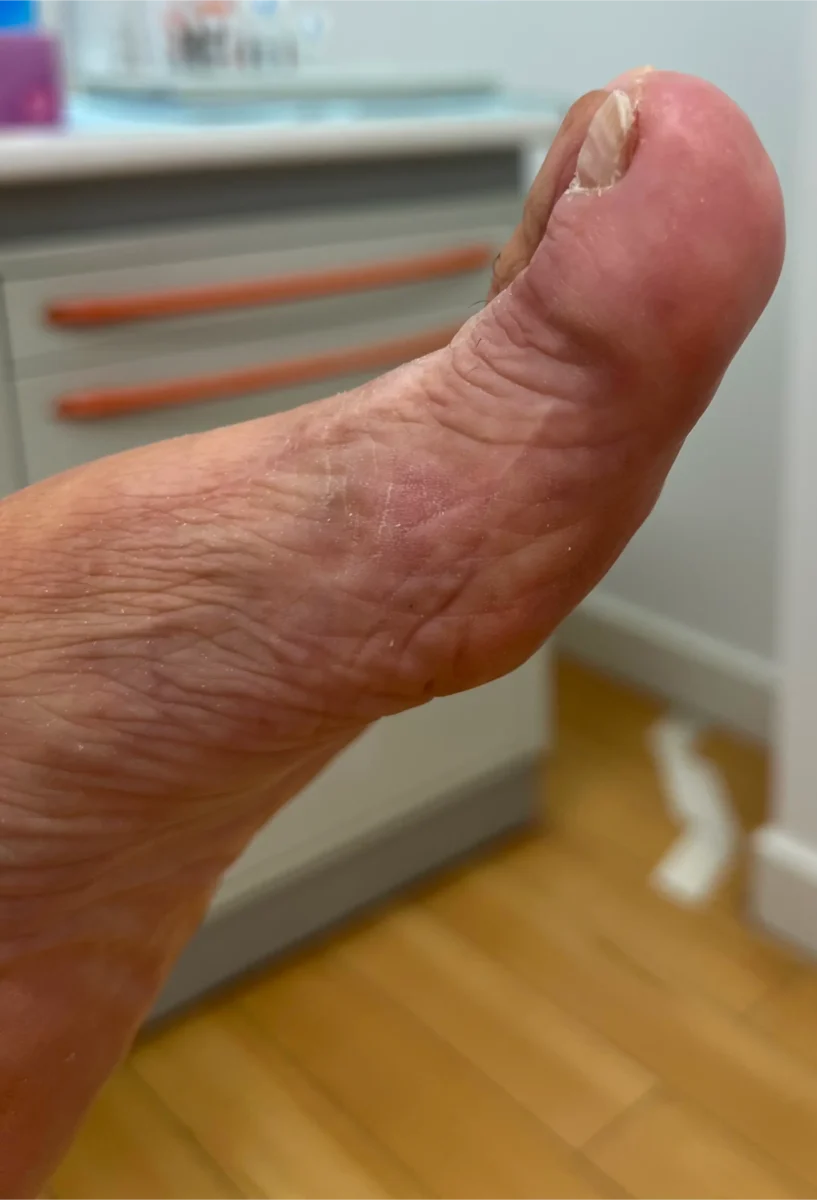
El Tratamiento para Hongos Plantares: Un Enfoque Integral y Personalizado
Explicamos a Miguel que su caso requería algo más que simplemente aplicar una crema antifúngica de farmacia. Necesitábamos atacar tres frentes simultáneamente: eliminar la infección fúngica activa, controlar la hiperhidrosis que la perpetuaba y prevenir futuras recurrencias. Solo un enfoque integral garantizaría resultados duraderos.
Fase 1: Preparación del Terreno (Semana 1)
Lo primero fue realizar una limpieza mecánica profesional en consulta. Utilizando instrumentos específicos de podología, eliminamos todo el exceso de queratina y tejido descamado que el hongo había generado. Este paso es fundamental porque la piel engrosada actúa como una barrera que impide que los antifúngicos tópicos penetren hasta las capas profundas donde reside el hongo.
Durante esta sesión también realizamos un desbridamiento cuidadoso de las fisuras interdigitales, eliminando el tejido macerado y preparando la zona para una correcta cicatrización. La limpieza no solo mejora la eficacia del tratamiento posterior, sino que también proporciona alivio inmediato al reducir la carga fúngica superficial.
Fase 2: Tratamiento Antifúngico Dirigido (Semanas 1-6)
Basándonos en los resultados del cultivo, prescribimos un protocolo antifúngico tópico personalizado. En el caso de Miguel, seleccionamos un antifúngico de amplio espectro con actividad específica contra Trichophyton, combinado con un queratolítico suave que favoreciera la renovación de la piel sin irritarla excesivamente.
Las indicaciones fueron muy precisas:
- Aplicación nocturna del antifúngico en toda la planta del pie y espacios interdigitales
- Extensión del tratamiento 2-3 cm más allá de la zona visiblemente afectada
- Continuación del tratamiento durante dos semanas después de la desaparición de síntomas (crucial para evitar recaídas)
- Limpieza previa de los pies con un jabón con pH ácido específico para hongos
Además, complementamos el tratamiento con terapia láser en podología, una tecnología que potencia la acción antifúngica y acelera la regeneración tisular sin efectos secundarios.
Fase 3: Control de la Hiperhidrosis (Semanas 1-8)
Este fue el punto diferencial que explicaba por qué los tratamientos anteriores de Miguel habían fallado. Mientras la sudoración excesiva mantuviera los pies constantemente húmedos, el hongo siempre tendría su ambiente ideal para volver a crecer.
Implementamos tratamiento con antitranspirantes podológicos específicos que contienen sales de aluminio en concentraciones terapéuticas. A diferencia de los desodorantes comerciales, estos productos reducen efectivamente la producción de sudor en las glándulas ecrinas del pie. La aplicación debía realizarse por las noches, sobre piel completamente seca, para permitir que las sales penetraran y bloquearan temporalmente los conductos sudoríparos.
Fase 4: Educación y Modificación de Hábitos (Continuo)
Le explicamos a Miguel que su ocupación laboral era un factor de riesgo permanente y que necesitaba implementar cambios sostenibles en su rutina:
- Secado interdigital minucioso: Insistimos en que el secado después de la ducha debía incluir secar meticulosamente entre cada dedo, incluso usando el secador de pelo en temperatura fría si era necesario.
- Calcetines técnicos transpirables: Recomendamos calcetines de fibras sintéticas de secado rápido (como poliéster, polipropileno o mezclas técnicas) en lugar de algodón. El algodón retiene la humedad, mientras que estas fibras la evacuan hacia el exterior.
- Rotación de calzado laboral: Le sugerimos adquirir un segundo par de botas de seguridad para alternarlas cada día, permitiendo que el par usado ventilara y secara completamente durante 24 horas.
- Desinfección del calzado: Introducción de sprays antifúngicos específicos para calzado y uso de desinfectantes UV portátiles en el interior de las botas.
- Cambio de calcetines a media jornada: Si era posible, llevar un par de calcetines limpios y secos para cambiarse a mitad de la jornada laboral.
- Evitar caminar descalzo en zonas comunes: Especialmente en duchas de gimnasios, vestuarios laborales o bordes de piscinas, donde el riesgo de reinfección es máximo.

La Evolución: Resultados Visibles y Sostenibles
Primeras 48 horas:
- Reducción significativa del picor nocturno (Miguel reportó poder dormir sin interrupciones por primera vez en meses)
- Disminución de la sensación de ardor al quitarse el calzado laboral
- El paciente notó que la piel ya no “tiraba” tanto ni se descamaba con tanta facilidad
Primera semana – Revisión telefónica:
- “El picor prácticamente ha desaparecido. Es increíble la diferencia”, comentó Miguel durante nuestra primera llamada de seguimiento
- Reducción visible de la descamación, aunque aún persistía cierto enrojecimiento
- Las fisuras interdigitales empezaban a cerrar, con menos dolor al caminar
- La sudoración de los pies había disminuido notablemente con el antitranspirante
Tercera semana – Primera revisión presencial:
- Eliminación completa del prurito diurno y nocturno
- Piel íntegra sin fisuras en espacios interdigitales
- Desaparición del 80% del enrojecimiento difuso
- Reducción importante de la hiperqueratosis plantar
- Textura de la piel mucho más suave y homogénea
- Miguel ya no experimentaba vergüenza por el aspecto de sus pies
- Controlamos que estuviera aplicando correctamente todos los productos y reforzamos la importancia de completar el ciclo completo de tratamiento
Sexta semana – Alta clínica: Durante la revisión final, confirmamos la resolución completa del cuadro clínico. La piel presentaba aspecto sano, sin descamación patológica (solo la descamación fisiológica normal), sin eritema y con una textura normal. Las uñas que habían comenzado a mostrar signos de onicomicosis también presentaban mejoría, con el nuevo crecimiento ungueal sano.
Realizamos nuevas fotografías clínicas para comparar con el estado inicial, y la diferencia era realmente notable. Miguel expresó su satisfacción no solo por la eliminación de los síntomas, sino por haber comprendido finalmente las causas reales de su problema y cómo prevenirlas.
Le dimos el alta clínica con instrucciones claras de mantenimiento: continuar con las medidas de higiene y prevención, mantener el control de la hiperhidrosis durante los meses más cálidos o en periodos de mayor sudoración, y contactar inmediatamente ante cualquier signo temprano de recurrencia.
Las Lecciones de Este Caso Clínico de Hongos Plantares
- La importancia del diagnóstico confirmado: Muchos casos de “pies secos” o “dermatitis” en realidad son infecciones fúngicas no diagnosticadas. El diagnóstico por sospecha clínica debe confirmarse siempre con pruebas específicas (KOH, cultivo) para evitar tratamientos erróneos que cronifican el problema.
- Los hongos requieren más que cremas de farmacia: Las dermatomicosis plantares necesitan un abordaje profesional que incluya limpieza mecánica, antifúngicos específicos según el tipo de hongo, y un tiempo de tratamiento adecuado. Los tratamientos interrumpidos prematuramente son la causa más común de recurrencias.
- El papel crucial de la hiperhidrosis: Tratar la infección fúngica sin controlar el exceso de sudoración es como secar el suelo mientras el grifo sigue abierto. La hiperhidrosis crea el ambiente húmedo perfecto para reinfecciones constantes, por lo que debe tratarse simultáneamente.
- El calzado ocupacional como factor de riesgo: Profesiones que requieren calzado cerrado durante jornadas prolongadas (construcción, industria, hostelería, sanidad) presentan un riesgo elevado de dermatomicosis. La prevención activa y los hábitos de higiene específicos son esenciales en estos casos.
- La educación del paciente es tratamiento: Miguel pudo resolver su problema no solo por los medicamentos aplicados, sino por entender qué lo causaba y cómo prevenirlo. Un paciente educado es un paciente que no recae.
¿Te Identificas con Este Caso?
Si llevas tiempo sufriendo de:
✓ Picor intenso en los pies que empeora por la noche y te impide descansar correctamente
✓ Piel agrietada, descamada o con aspecto “escamoso” en la planta o entre los dedos
✓ Olor desagradable persistente en los pies pese a una higiene cuidadosa
✓ Sensación de ardor o quemazón especialmente al quitarte el calzado
✓ Fisuras dolorosas entre los dedos que sangran o supuran ocasionalmente
✓ Tratamientos previos que solo funcionan temporalmente y el problema vuelve a aparecer
✓ Sudoración excesiva en los pies que obliga a cambiarte de calcetines frecuentemente
Es muy probable que estés padeciendo una dermatomicosis plantar que requiere evaluación y tratamiento especializado. Los hongos en los pies no desaparecen solos y, sin el tratamiento adecuado, pueden extenderse a las uñas o a otras personas de tu entorno.
En Centro Podológico Henao, realizamos un diagnóstico preciso mediante pruebas específicas y diseñamos un plan de tratamiento integral que no solo elimina la infección actual, sino que previene futuras recurrencias mediante el control de los factores predisponentes. Si además experimentas otros problemas en los pies, puedes consultar todos nuestros servicios de podología en Bilbao.
¿Sufres de picor, grietas y descamación en los pies que no mejoran pese a usar cremas y tratamientos de farmacia? En Centro Podológico Henao contamos con protocolos específicos de diagnóstico y tratamiento de dermatomicosis plantares, incluyendo pruebas confirmatorias y control de factores como la hiperhidrosis. Solicita tu cita aquí y recupera la salud y comodidad de tus pies con un tratamiento definitivo.

