Caso Clínico: Fascitis Plantar en Deportista de CrossFit
Cómo resolvimos un caso de fascitis plantar crónica en un deportista de CrossFit mediante estudio biomecánico y plantillas personalizadas.

Caso clinico real tratado personalmente por Dra. Gisela Gómez López en Centro Podológico Henao, Bilbao.
Motivo de consulta
Paciente varón de 34 años, deportista de CrossFit desde hace 5 años, acude a nuestra consulta por dolor intenso en el talón derecho que le impide entrenar con normalidad desde hace 3 meses.
Historia clínica
El paciente refiere que el dolor comenzó de forma gradual tras aumentar la frecuencia de sus entrenamientos de 3 a 5 días por semana. Había probado reposo relativo, antiinflamatorios y estiramientos por su cuenta sin mejoría significativa.
Exploración y diagnóstico
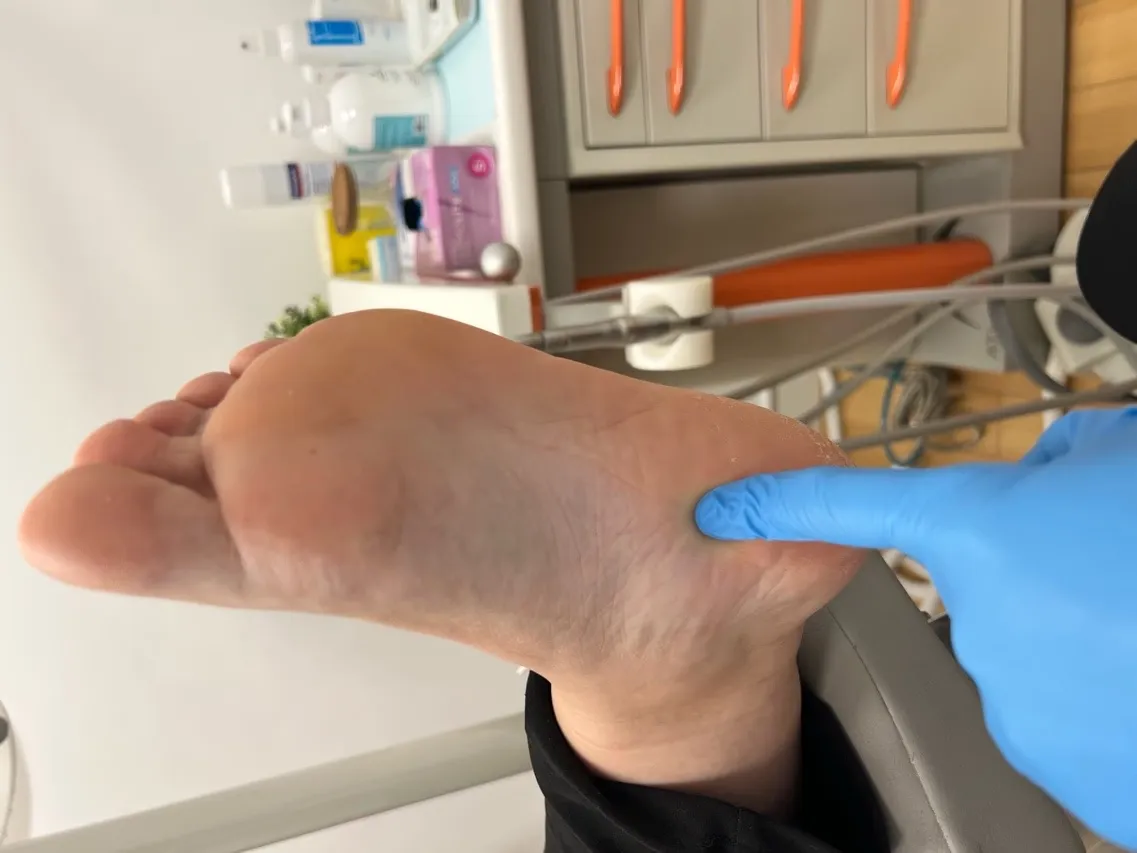
Realizamos una exploración completa que incluyó:
- Palpación: Dolor a la presión en la inserción medial de la fascia plantar
- Test de Windlass: Positivo, reproduciendo el dolor
- Estudio biomecánico: Detectó pronación excesiva del pie derecho y acortamiento de la cadena posterior
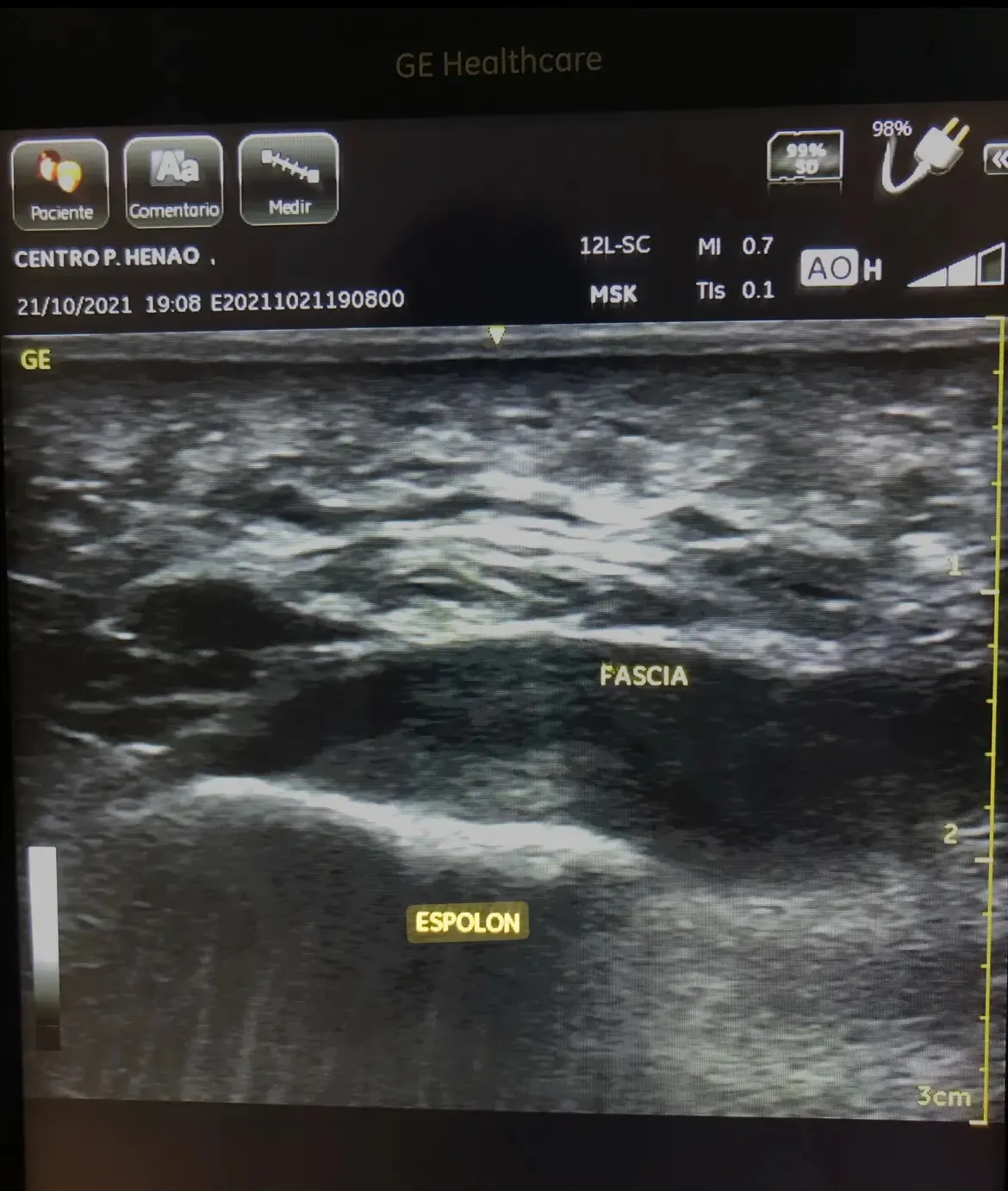
- Ecografía: Engrosamiento de la fascia plantar (5.2 mm, normal < 4 mm)
El diagnóstico fue fascitis plantar con componente biomecánico.
Plan de tratamiento
- Fase 1 (semanas 1-4): Vendaje funcional, estiramientos pautados, modificación del entrenamiento
- Fase 2 (semanas 4-8): Plantillas personalizadas con soporte del arco medial y amortiguación en talón
- Fase 3 (semanas 8-12): Reintroducción progresiva de la actividad deportiva completa
Resultados
A las 4 semanas, el paciente refirió una mejoría del 60% en el dolor. Con las plantillas, a las 8 semanas la mejoría era del 90%. A los 3 meses, había retomado su entrenamiento habitual de CrossFit sin dolor.
Conclusión
Este caso ilustra la importancia de un abordaje integral en la fascitis plantar del deportista. No basta con tratar el síntoma; es fundamental identificar y corregir las alteraciones biomecánicas subyacentes para conseguir una resolución duradera. Si además entrenas descalzo o estás pensando en calzado barefoot, te recomendamos nuestra guía sobre cuándo ayuda y cuándo perjudica entrenar descalzo.
Servicios Aplicados

Ondas de ChoquePopular
Ondas de choque para fascitis plantar, tendinopatías y dolor crónico del pie.

Estudio Biomecánico
Análisis avanzado de tu pisada para detectar alteraciones y diseñar plantillas a medida.

Plantillas PersonalizadasPopular
Plantillas a medida basadas en estudio biomecánico para corregir tu pisada.
Síntomas Relacionados
¿Te ha resultado útil este artículo?
Este contenido ha sido elaborado y revisado por profesionales sanitarios colegiados del Centro Podológico Henao. No sustituye una consulta médica personalizada. Última revisión: 14 nov 2025.

Escrito y revisado clínicamente por
Dra. Gisela Gómez López
Podóloga Colegiada N 334 · Fundadora y Directora
Podóloga colegiada N 334. Fundadora de Centro Podológico Henao. Más de 15 años de experiencia. Especialista en cirugía podológica, biomecánica y técnicas ecoguiadas. Formadora certificada en terapia láser.
- Máster Oficial en Cirugía de Mínima Incisión del Pie para Podólogos — Universidad Cardenal Herrera (UCV)
- Master Invasiva — Easy (2025-2026)